Tình trạng khạc đờm ra máu sau khi nhiễm COVID đang khiến nhiều người bối rối và lo lắng. Đây là dấu hiệu bất thường hiếm gặp nhưng không thể bỏ qua, vì có thể liên quan đến nhiều nguyên nhân khác nhau. Việc phân biệt mức độ nguy hiểm và xử trí đúng cách là điều cần thiết trong giai đoạn phục hồi hậu COVID.
Mục lục
1. Nguyên nhân phổ biến gây khạc đờm ra máu khi nhiễm COVID
Khạc đờm ra máu là biểu hiện hiếm gặp hơn so với các triệu chứng hô hấp thông thường của COVID-19, nhưng khi xuất hiện, nó có thể phản ánh nhiều mức độ tổn thương từ nhẹ đến nghiêm trọng. Việc hiểu rõ nguyên nhân giúp người bệnh và nhân viên y tế nhận diện sớm các trường hợp cần xử trí kịp thời.
1.1. Tổn thương niêm mạc đường hô hấp do viêm cấp
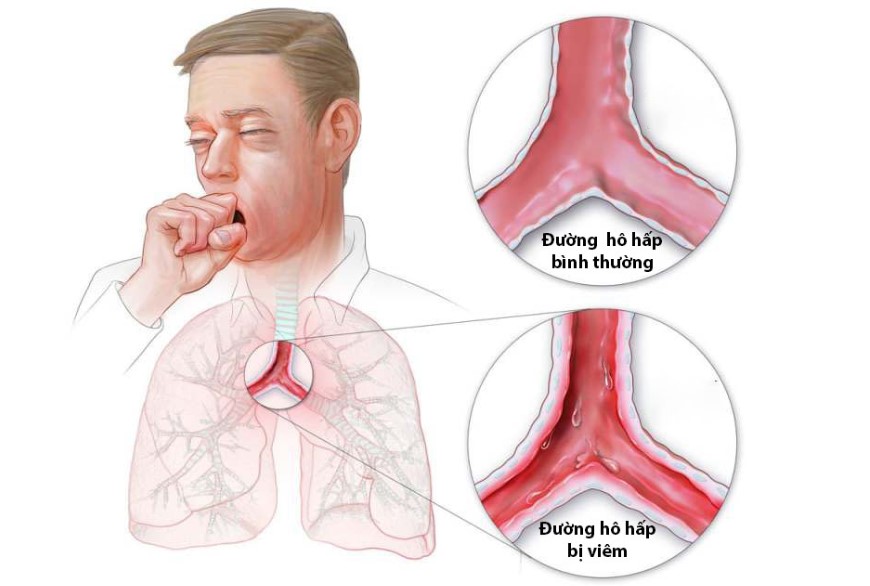
Virus SARS-CoV-2 sau khi xâm nhập vào cơ thể thường gây ra phản ứng viêm tại niêm mạc đường hô hấp, đặc biệt là khí quản và phế quản. Quá trình viêm này làm cho lớp niêm mạc trở nên sung huyết, phù nề và dễ vỡ, đặc biệt ở những mao mạch nhỏ dưới niêm mạc.
- Khi người bệnh ho mạnh hoặc gắng sức khạc đờm, những mao mạch này có thể bị vỡ, gây chảy máu lẫn trong dịch tiết hô hấp.
- Thường lượng máu rất ít, màu đỏ tươi hoặc hồng nhạt và chỉ xuất hiện thoáng qua.
- Đây là cơ chế tương đối lành tính, không quá nguy hiểm nếu không kèm các dấu hiệu suy hô hấp.
1.2. Ho mạnh và kéo dài
Ho là phản xạ bảo vệ tự nhiên của cơ thể để tống dị vật hoặc dịch tiết ra khỏi đường hô hấp. Tuy nhiên, khi ho quá mạnh hoặc kéo dài, đặc biệt ở người đang nhiễm COVID, có thể gây tổn thương cơ học:
- Các mạch máu nhỏ ở hầu họng, thanh quản, hoặc phế quản bị tăng áp lực đột ngột, dẫn đến vỡ mạch và chảy máu.
- Đây là nguyên nhân phổ biến ở người trẻ, khoẻ, bị COVID nhẹ nhưng ho nhiều.
- Ở người cao tuổi hoặc người có bệnh lý mạch máu, nguy cơ chảy máu do ho càng cao.
Đặc điểm: máu thường xuất hiện sau cơn ho mạnh, lẫn trong đờm và có thể kèm cảm giác rát họng.
1.3. Bội nhiễm phổi hoặc bệnh phổi tiềm ẩn
COVID-19 có thể làm suy yếu hệ miễn dịch, tạo điều kiện thuận lợi cho vi khuẩn gây viêm phổi bội nhiễm. Ngoài ra, ở những người có sẵn bệnh lý hô hấp mạn tính, nguy cơ khạc ra máu cao hơn nhiều:
- Viêm phổi do vi khuẩn: Tổn thương nhu mô phổi, hình thành mủ, hoại tử mô gây ra xuất huyết.
- Lao phổi tiềm ẩn tái hoạt: Ở người từng nhiễm lao, COVID có thể kích hoạt lại ổ lao gây ho ra máu.
- Hen phế quản, giãn phế quản, COPD: Các bệnh lý này gây giãn, mỏng thành mạch, dễ vỡ mạch khi có đợt viêm cấp.
Dấu hiệu cảnh báo:
- Đờm ra máu kéo dài nhiều ngày.
- Sốt cao, khó thở tăng dần, đau ngực lan rộng.
- Có tiền sử lao hoặc bệnh phổi mạn tính.
1.4. Ảnh hưởng của thuốc chống đông
Ở bệnh nhân COVID-19 nặng, rối loạn đông máu và nguy cơ huyết khối tĩnh mạch/phổi là biến chứng nguy hiểm. Do đó, các phác đồ điều trị thường sử dụng thuốc chống đông máu như heparin hoặc các thuốc kháng đông đường uống.
Tuy nhiên:
- Việc sử dụng thuốc chống đông làm tăng nguy cơ chảy máu nội, trong đó có chảy máu từ đường hô hấp.
- Khi kết hợp với ho mạnh, viêm phổi hoặc tổn thương niêm mạc, nguy cơ khạc ra máu sẽ cao hơn.
Trong các trường hợp này, việc xem xét lại liều lượng thuốc chống đông, chức năng đông máu và mức độ tổn thương phổi là rất quan trọng.
1.5. Tổn thương nhu mô phổi nặng (hiếm nhưng nghiêm trọng)
Ở một số bệnh nhân COVID-19 nặng, đặc biệt là khi có hội chứng suy hô hấp cấp hoặc biến chứng viêm phổi hoại tử, tổn thương phế nang và mao mạch phổi có thể gây xuất huyết lan rộng:
- Một tình trạng nghiêm trọng là xuất huyết phế nang lan tỏa, biểu hiện bằng ho ra máu đỏ tươi, số lượng nhiều, kèm khó thở nhanh chóng.
- Viêm phổi xuất huyết có thể đi kèm tổn thương đa cơ quan, cần được hồi sức tích cực.
Đây là tình trạng nguy kịch, cần nhập ICU và xử trí khẩn cấp.
2. Cách nhận biết mức độ nguy hiểm của đờm ra máu
Khi khạc đờm ra máu, câu hỏi đầu tiên của người bệnh thường là: “Liệu tình trạng của mình có nguy hiểm không?”. Để đánh giá mức độ nguy hiểm, cần dựa vào nhiều yếu tố lâm sàng khác nhau, chứ không chỉ đơn thuần nhìn vào màu sắc hay lượng máu.
3.1. Phân biệt máu trong đờm với máu từ vùng khác

Không phải cứ khạc ra máu là do phổi hoặc đường thở. Việc xác định đúng nguồn gốc máu giúp tránh chẩn đoán sai lệch:
Máu từ mũi hoặc họng trên (như viêm xoang, chảy máu cam):
- Máu thường chảy ngược xuống họng, gây ho ra máu.
- Thường đi kèm cảm giác máu chảy từ mũi, vị tanh, không có đờm.
Máu từ đường tiêu hóa trên (nôn ra máu):
- Thường màu nâu sẫm hoặc đen, lẫn với thức ăn hoặc dịch vị.
- Có thể đi kèm buồn nôn, đau dạ dày, mệt lả.
- Đôi khi nhầm với khạc đờm ra máu nếu không quan sát kỹ.
Máu từ đường hô hấp dưới:
- Máu thường lẫn trong đờm, màu đỏ tươi hoặc hồng.
- Có thể xuất hiện sau ho, kèm cảm giác nóng rát ngực hoặc cổ họng.
- Đây mới là trường hợp cần đánh giá theo hướng phổi hoặc khí – phế quản.
Nếu không chắc chắn, cần đi khám để bác sĩ nội soi hoặc làm xét nghiệm cần thiết.
3.2. Lượng máu: Bao nhiêu là đáng lo?
Việc phân biệt ít – trung bình – nhiều giúp bác sĩ đánh giá mức độ cấp cứu:
Lượng ít (≤ 5ml/lần):
- Chỉ vài vệt máu tươi hoặc hồng lẫn trong đờm.
- Thường lành tính, có thể do ho mạnh hoặc tổn thương nhẹ.
Lượng trung bình (5-20ml/lần hoặc vài lần/ngày):
- Máu rõ ràng trong đờm, có thể lặp lại vài lần/ngày.
- Cần theo dõi sát, đặc biệt nếu có bệnh nền hô hấp.
Lượng nhiều (> 50ml/lần hoặc ≥ 100ml/ngày):
- Máu ra ồ ạt, có thể thành tia, cục máu đông hoặc làm nghẽn đường thở.
- Là tình trạng khẩn cấp, có thể đe dọa tính mạng nếu không xử trí kịp.
Nếu người bệnh khạc ra cả máu tươi không lẫn đờm, hoặc ra máu liên tục nhiều lần/ngày, cần nhập viện ngay.
3.3. Màu sắc máu: Gợi ý gì?
Đỏ tươi: Máu mới, thường từ khí quản hoặc do xuất huyết đang diễn ra ở vùng đường hô hấp dưới. Đây là dấu hiệu cần theo dõi sát, nhất là nếu lượng máu không ít.
Hồng lợt, loãng: Thường do lẫn nước bọt hoặc dịch tiết hô hấp. Nếu không tăng dần về số lượng thì thường không nguy hiểm, có thể chỉ là viêm nhẹ niêm mạc.
Nâu đỏ, gỉ sét: Gợi ý máu cũ, có thể do tổn thương nhỏ đã tự cầm. Cũng có thể gặp trong viêm phổi hoặc lao phổi đã có từ trước.
Đen hoặc bầm (giống bã cà phê): Có thể không phải máu từ đường hô hấp mà là máu từ đường tiêu hóa. Cần phân biệt kỹ để tránh điều trị sai hướng.
Lưu ý: Màu sắc không phải yếu tố quyết định duy nhất nhưng có giá trị gợi ý ban đầu rất quan trọng để xác định nguồn gốc và thời điểm xuất huyết.
Hỏi đáp: Nuốt đờm có sao không? Tìm hiểu câu trả lời
3.4. Có kèm theo các triệu chứng báo động?
Một trong những yếu tố quan trọng để xác định mức độ nguy hiểm là các triệu chứng toàn thân và hô hấp đi kèm, bao gồm:
Khó thở:
- Có thể do tắc nghẽn đường thở bởi máu, hoặc do tổn thương nhu mô phổi lan rộng.
- Đây là dấu hiệu báo động cần xử lý sớm.

Đau ngực:
- Có thể gợi ý viêm phổi nặng, tổn thương màng phổi, hoặc thuyên tắc phổi – một biến chứng nguy hiểm sau COVID.
- Sốt cao, ớn lạnh vã mồ hôi:
- Gợi ý bội nhiễm phổi do vi khuẩn. Đặc biệt nếu kèm đờm mủ hoặc mùi hôi.
Tụt huyết áp, tim đập nhanh, mệt lả:
- Có thể do mất máu nhiều hoặc sốc nhiễm trùng.
- Là tình trạng nguy kịch, cần hồi sức ngay.
Tím tái môi, đầu ngón tay chân:
- Biểu hiện thiếu oxy máu nặng, đe dọa tính mạng.
- Ho ra máu nhiều lần/ngày hoặc máu thành tia, cục máu đông:
- Là dấu hiệu xuất huyết phế nang hoặc giãn phế quản nặng, cần được can thiệp chuyên khoa hô hấp.
4. Cách chăm sóc và theo dõi tại nhà với trường hợp nhẹ
Khi khạc đờm ra máu chỉ ở mức độ nhẹ, không có triệu chứng nguy hiểm kèm theo, người bệnh có thể được theo dõi và chăm sóc tại nhà với những lưu ý sau:
Nghỉ ngơi đầy đủ: Tránh hoạt động gắng sức, đặc biệt là vào thời điểm cơ thể còn yếu sau nhiễm COVID. Nên nằm đầu cao nếu ho nhiều về đêm.
Giữ ấm vùng ngực – cổ – mũi họng: Không để cơ thể bị nhiễm lạnh, hạn chế ở nơi có gió lạnh hoặc điều hòa mạnh.
Uống đủ nước và giữ độ ẩm đường hô hấp: Duy trì nước ấm, có thể dùng thêm máy tạo độ ẩm không khí. Hạn chế đồ uống lạnh hoặc có cồn.
Súc miệng bằng nước muối ấm 2-3 lần/ngày: Giúp sát khuẩn vùng họng và giảm nguy cơ bội nhiễm.
Theo dõi kỹ triệu chứng:
- Ghi lại số lần khạc đờm ra máu trong ngày.
- Ước lượng lượng máu (vệt nhỏ, vài ml hay nhiều).
- Quan sát màu sắc: đỏ tươi, hồng lợt, nâu sẫm.
- Ghi lại các dấu hiệu khác như: sốt, khó thở, mệt, đau ngực.
Khi nào cần chuyển viện hoặc tái khám?
Người bệnh nên đến cơ sở y tế nếu có một trong các dấu hiệu sau:
- Ho ra máu nhiều lần/ngày hoặc lượng máu tăng dần.
- Xuất hiện khó thở, tức ngực, mệt lả.
- Đờm có mùi hôi, sốt kéo dài trên 2 ngày.
- Có bệnh nền hô hấp mạn tính hoặc dùng thuốc chống đông.
- Không xác định rõ nguồn gốc máu ra từ đâu.

5. Phòng ngừa tình trạng ho ra máu khi mắc COVID
Phòng ngừa ho ra máu cần song hành giữa việc chăm sóc hô hấp đúng cách và quản lý tốt tình trạng nền:
Phát hiện và điều trị sớm các bệnh hô hấp tiềm ẩn:
- Hen suyễn, viêm phế quản mạn, giãn phế quản, lao phổi, COPD cần được kiểm soát tốt trước và trong khi nhiễm COVID.
- Tầm soát lao phổi nếu ho kéo dài, có đờm lẫn máu dai dẳng.
Không ho quá mạnh hoặc khạc đờm quá sức:
- Nên dùng thuốc long đờm hoặc xông họng để làm loãng đờm.
- Học cách ho có kiểm soát, thở ra nhẹ để tránh vỡ mao mạch.
Tuân thủ đúng phác đồ điều trị COVID:
- Đặc biệt là nhóm thuốc kháng viêm, kháng virus và chống đông.
- Không tự ý ngưng hoặc tăng liều thuốc khi chưa có chỉ định của bác sĩ.
Tăng cường miễn dịch và sức khỏe hô hấp sau nhiễm COVID:
- Ăn uống đủ chất, bổ sung vitamin C, D, kẽm.
- Luyện thở phục hồi phổi bằng các bài tập hô hấp.
- Tránh môi trường ô nhiễm, khói bụi.
Khạc đờm ra máu sau COVID không phải lúc nào cũng là dấu hiệu nguy hiểm, nhưng cần được đánh giá đúng cách. Người bệnh không nên chủ quan hay quá lo lắng, mà cần theo dõi sát biểu hiện của cơ thể. Việc phát hiện sớm và xử trí đúng lúc sẽ giúp giảm biến chứng và phục hồi tốt hơn.
Đọc tiếp: Bị covid đau rát họng phải làm sao?

